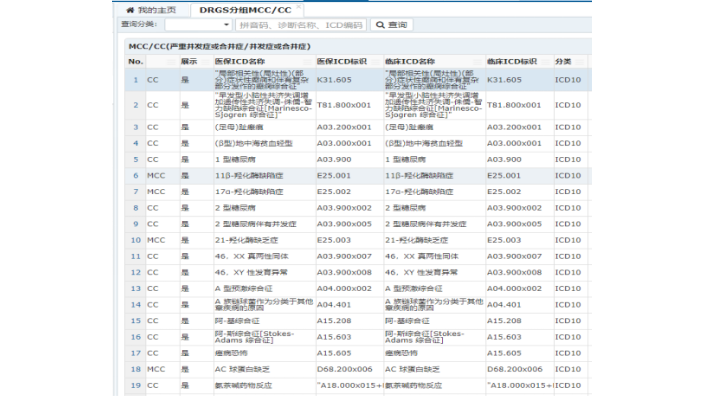
MCC目录诊断列表查询系统的优点是什么?1.快速准确的诊断分析:该系统可以快速对患者的临床资料进行评估及诊断分析,帮助医生快速找到与疾病相关的MCC目录诊断代码,提高诊断准确性和患者医疗效果。2.明确的医疗方案:该系统会提供与MCC目录诊断代码相关联的医疗指南和状态管理建议,让医生在医疗和管理疾病上更加有针对性和科学合理。3.实现规范化管理:该系统可以帮助医生和医疗机构实现规范化管理,保证医疗服务的质量和安全性。同时,也可以促进医疗机构的管理和协调,提高整体效益。4.自动计算报酬:该系统可以自动计算医疗机构应得的报酬数额,减少操作繁琐的手工计算过程,提高工作效率和准确性。5.数据共享性:该系统将患者的临床资料和医疗记录自动存储在系统中,实现数据共享和交互,并可以辅助医疗机构开展科学研究和数据分析。DRG/DIP预分组及分析系统对罕见病、疑难病分组有哪些特殊考量?智慧医院DRGs分组点数查询系统基本功能
DRG/DIP预分组及分析系统在医院内部绩效考核中广泛应用,以预分组结果为基础,考核科室收治病例复杂程度,如CMI值(病例组合指数)反映技术难度;对比同组病例平均住院日、费用,评估科室诊疗效率、成本控制能力;分析患者满意度与分组结果关联,全方面衡量科室绩效,激励科室提升医疗服务水平。我们莱文科技通过专业的知识和可靠的技术为大量的客户提供医疗软件服务,获得了广大客户的一致好评!如您有合作意向,欢迎咨询!DRG/DIP预分组及分析系统与医保支付系统协同工作,预分组系统提前将分组结果及费用预测信息传递给支付系统;支付系统依据这些数据,结合医保政策规定的支付方式,如按DRG组定额支付、DIP分值付费,精确结算医保费用;两者实时交互数据,保障医保支付流程顺畅,提高结算效率。我们莱文科技以过硬的医疗软件质量、完善的售后服务、认真严格的企业管理,赢得了广大客户的认可!欢迎广大用户咨询合作! 智慧医院DRGs分组点数查询系统基本功能莱文DRG系统推动DRG支付方式促进医疗服务模式转变,引导医疗机构注重内涵建设与发展。
莱文DRGs预分组查询的功能特点有哪些?一:15天再入院提醒:1)、15天再入院计算规则:上次病历和本次病历为同一个DRG分组,本次入院时间减去上次出院时间<=15天;2)、Drg的点数计算规则:上次分组病例点数及例均费用减半计算。费用超限提醒:当住院费用达到例均费用的90%时,床卡页面进行提醒。二:高倍率病例提醒:高倍率病例:1)基准点数小于等于100点的DRG组中,费用高于该DRG组住院均次费用3倍的病例;2)基准点数大于100点且小于等于200点的DRG组中,费用高于该DRG组住院均次费用2.5倍的病例;3)基准点数大于200点的DRG组中,费用高于该DRG组住院均次费用2倍的病例。2、低倍率病例提醒:低倍率病例:住院总费用为该DRG组均次费用0.4倍及以下的病例(日间手术病例除外)。
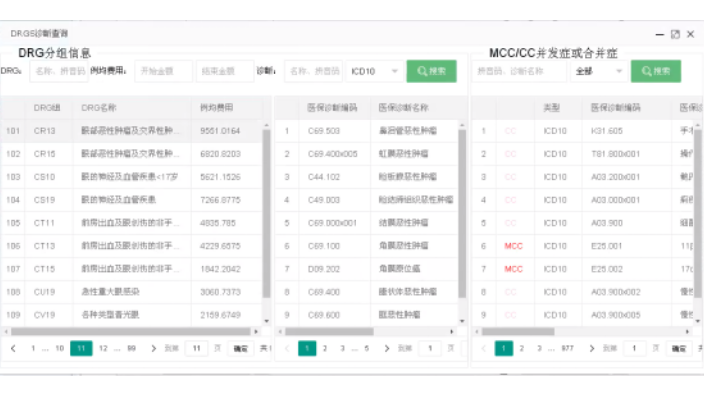
莱文DRGs预分组查询包括哪些功能?高倍率病例提醒:高倍率病例:1)基准点数小于等于100点的DRG组中,费用高于该DRG组住院均次费用3倍的病例;2)基准点数大于100点且小于等于200点的DRG组中,费用高于该DRG组住院均次费用2.5倍的病例;3)基准点数大于200点的DRG组中,费用高于该DRG组住院均次费用2倍的病例。低倍率病例提醒:低倍率病例:住院总费用为该DRG组均次费用0.4倍及以下的病例(日间手术病例除外)。15天再入院提醒:1、15天再入院计算规则:上次病历和本次病历为同一个DRG分组,本次入院时间减去上次出院时间<=15天;2、Drg的点数计算规则:上次分组病例点数及例均费用减半计算。费用超限提醒:当住院费用达到例均费用的90%时,床卡页面进行提醒。DRG/DIP预分组及分析系统的数据分析功能能为医保管理部门提供哪些决策支持?

面对DRG收付费变革的“来势汹汹”,医院该怎么办?1、完善医疗服务质量管理:医院应及时建立以DRG为依托的医疗质量管理体系,以“三个路径”管理的实施为重点,实现对医疗行为的“事前”主动引导;以围手术期等重点医疗环节的管理为主线,实现医疗行为的“事中”监测控制;以医疗质量分析评估为手段,完善医疗行为的“事后”分析评价;较终实现医疗服务质量管理的合理化和精细化。2、坚持医疗费用控制管理:在总额控制的基础上,如何提高基金使用效率,对临床服务进行正确的激励,是医院和医保基金共同的问题。参考DRG分组对病例费用进行总额、构成的分析,能帮助医院更客观有效地认识基金在各科室和病组上的使用效率,并制定有效的管理策略。通过标准化临床路径管理,DRG有助于规范诊疗行为,保障医疗服务质量与安全。河南医院DRG分组统计分析系统
莱文DRG实施促进医疗质量与费用平衡,推动医疗服务体系持续健康发展。智慧医院DRGs分组点数查询系统基本功能
莱文DRG系统通过设定不同的诊断病组(DiagnosisRelatedGroups,DRG)以区分不同类型的医疗服务的性质。DRG是将类似病情及医疗方案归为一类的医疗组别,统一这些类似的病例,依据DRG分类标准确定医疗计划及报销范围,促进临床应用、医院管理和医保管理三者相融合。DRG通常将患者病情的相似程度、医疗方式及住院时间和费用等作为分类依据,来对医疗服务进行分类。一般情况下,DRG分类的标准包括卫生资源利用情况、患者病情严重程度、医疗服务的特别需求以及预计住院日数等。通过DRG分类,可以在一定程度上避免医疗保险制度的滥用,同时也可以促进医院资源的合理分配,提高医院的管理效率,更好地满足患者的医疗需求。智慧医院DRGs分组点数查询系统基本功能